夜里灯还亮着,手机屏幕一滑再滑,明明困得睁不开眼,却还是舍不得睡。这种场景太常见了。很多人觉得熬夜不过是第二天犯困,补一觉就能缓过来。
医学研究却反复提醒,长期睡眠不足不仅仅是精神问题,它会直接影响心脏电活动、血压波动和代谢稳定。一旦叠加其他危险因素,猝死风险确实会上升。问题不在于偶尔晚睡,而在于持续越过某些界限。

先把一个核心概念讲清楚。成人推荐睡眠时间通常在七到八小时之间。大规模流行病学研究发现,长期平均睡眠少于六小时的人群,全因死亡风险和心血管事件风险明显升高。
这个六小时,并不是随便定的数字。多项随访数据显示,睡眠低于六小时与高血压、冠心病、心律失常的发生存在相关性。长期如此,身体负担持续累积。

第一条需要警惕的界限,是连续多日睡眠时间不足六小时。偶尔一两晚问题不大,连续一周甚至更久,就会打乱自主神经平衡。
交感神经长期兴奋,心率加快,血压偏高。迷走神经调节减弱,心率变异性下降。心率变异性是评价心脏电稳定性的一个指标,数值偏低意味着电活动更容易失衡。电生理不稳定是猝死的重要机制之一。

再说第二条界限,是熬夜叠加情绪压力。单纯晚睡已经增加负担,若同时伴随焦虑、愤怒或强烈刺激,体内儿茶酚胺水平会上升。
血压短时间内快速波动,心肌耗氧量增加。若存在冠状动脉狭窄或隐匿性心肌病变,供血与需求失衡更明显。研究指出,急性情绪刺激是心源性猝死的诱因之一。熬夜让身体处在高应激状态,情绪波动进一步推高风险。

第三条界限,是熬夜加饮酒或大量咖啡因摄入。夜里为了提神,有人反复喝浓茶或咖啡,有人习惯边熬夜边饮酒。咖啡因会刺激心脏,加快心率。
酒精则影响电解质平衡,可能诱发心律失常。钾、镁离子波动会改变心肌细胞的去极化和复极过程。夜间心脏本应进入相对稳定状态,这些刺激让电活动更加不规则。部分猝死病例发生在夜间休息时,并非偶然。

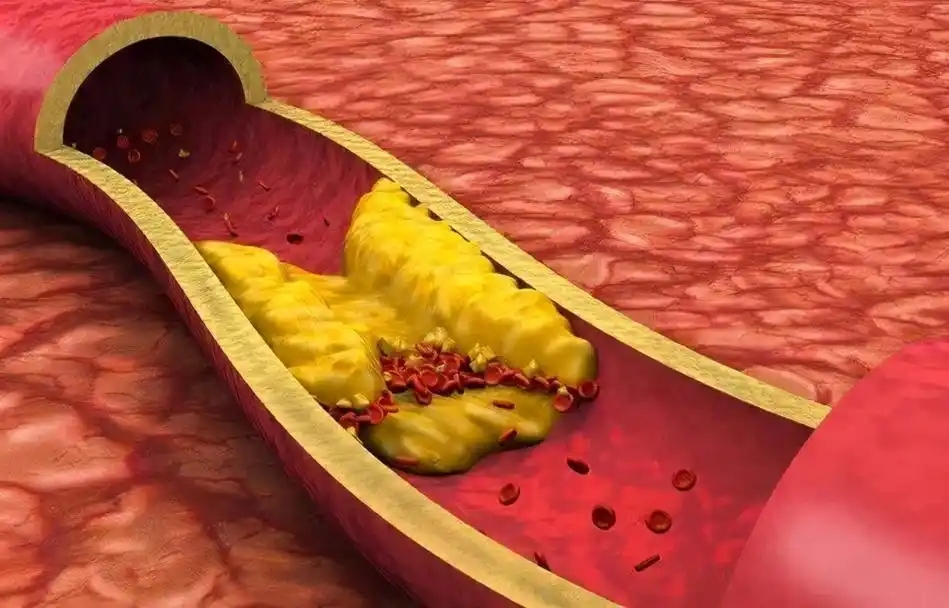
第四条界限,是本身存在基础疾病却长期熬夜。高血压、糖尿病、血脂异常患者,血管内皮已经受损。长期睡眠不足会增加炎症因子水平,加速动脉粥样硬化。血压夜间不降反升,被称为“非杓型血压”。
这种模式与脑卒中和心梗风险增加相关。若斑块不稳定,在某个夜晚破裂形成血栓,后果可能非常严重。很多人会问,睡不够六小时就一定会猝死吗。答案是否定的。风险是概率问题,并非因果必然。医学研究强调的是长期趋势。

长期平均睡眠不足六小时的人群,心血管事件发生率明显高于睡眠充足者。风险并不是立刻爆发,而是在数年甚至更长时间里逐渐累积。偶尔熬夜不会直接导致猝死,持续熬夜叠加其他危险因素,才是隐患。
再谈一个容易忽略的现象,周末补觉无法完全弥补长期缺觉。研究发现,长期工作日睡眠不足,周末延长睡眠时间,对部分代谢指标有帮助,却难以完全逆转血压和自主神经变化。生物节律反复被打乱,身体恢复节奏变得混乱。规律性比单次睡眠时长更重要。
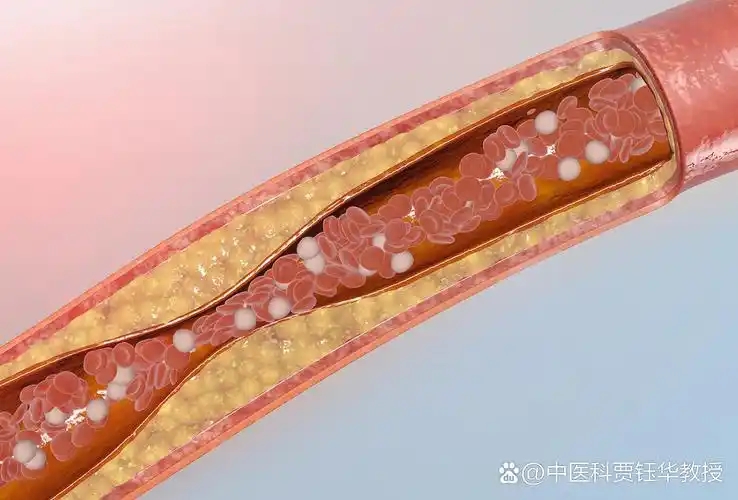
数据可以让问题更清晰。我国心血管病死亡人数居首位,心源性猝死人数每年在数十万级别。多项研究提示,睡眠时间与死亡风险呈现类似“U”形曲线,过短和过长都不理想。
六到八小时区间风险最低。长期低于六小时,风险明显上升。对已经存在心血管危险因素的人而言,睡眠不足相当于在原有风险上再加一层压力。
有人会觉得年轻身体扛得住。年轻并不等于没有隐患。部分遗传性心肌病或心律失常综合征,在平时可能没有明显症状。持续熬夜让电生理稳定性下降,更容易暴露问题。身体在高负荷下运转,偶然事件的概率随之增加。
回到最初的疑问,熬夜到什么程度会出问题,并没有一个精准的小时数可以划线。医学更关注长期习惯和叠加因素。连续多日睡眠不足六小时,伴随压力、饮酒、基础疾病未控制,这些都是危险组合。身体并非无限耐受。保持稳定作息,减少夜间刺激,让心脏在夜里真正休息,比第二天补觉更重要。
参考文献:[1]中华医学会心血管病学分会. 中国心源性猝死预防指南[J]. 中华心血管病杂志,2019,47(5):353-367.[2]胡大一,马长生. 中国心血管病报告2018[J]. 中国循环杂志,2019,34(3):209-220.[3]中国高血压联盟. 中国高血压防治指南(2018年修订版)[J]. 中华心血管病杂志,2019,47(1):1-44.[4]王拥军. 睡眠时间与心血管风险关系研究进展[J]. 中华心血管病杂志,2018,46(10):801-804.